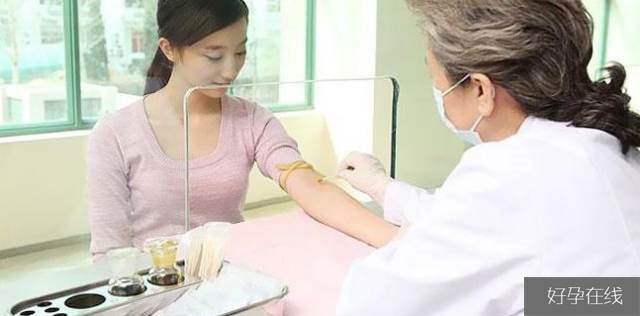
在正常月经周期内六项性激素有各自不同的分泌曲线,不同的检测时间,会出现不同的检测结果,对每一项指标需要结合与其它激素的水平综合分析。
常常有患者拿着报告单询问医生:“医生,我的性激素六项都在正常范围内,为何备孕失败或月经不调呢?”
也有不孕者说:“医生,你弄错了吧,我反复核对过,各项性激素指标都在正常范围内,你为何考虑我有多囊卵巢综合征?”
更有不孕者不解地问:“我月经正常,除了备孕失败,凭什么说我卵巢储备功能下降?”
当局者迷,旁观者清,这也正是性激素的神秘之处。
对于女性不孕者或者月经不调者,通常医生会开出的月经来潮第2-5天的性激素六项检查。
包括垂体分泌的促性腺激素——卵泡刺激素(FSH)、黄体生成素(lh)、催乳激素(PRL),卵巢分泌的性激素——雌激素(E)、孕激素(P)、雄激素(T)。
通过检测这些血清的激素水平,可了解女性的卵巢基础功能,并对生殖内分泌疾病进行诊断。

检查内分泌最好在月经来潮的第2-3天,这一段时间属于卵泡早期,可以反应卵巢的功能状态。但对于月经长期不来潮而且又急于了解检查结果者,则随时可以检查。
查基础性激素前至少一个月不能用性激素类药物,包括黄体酮、雌激素类及避孕药类,否则结果不靠谱,当然治疗后需要复查性激素者除外。

确定是来月经第3-5天,检查性激素5项即可,可以不查孕酮,孕酮应该在黄体期检查(月经21天或排卵后7天);但不能肯定阴道流血是否月经,应该检查6项,根据孕酮P数据可以大概判断月经周期时段。
月经稀发及闭经者,如尿妊娠试验阴性、阴道B超检查双侧卵巢无≥10mm卵泡,EM厚度﹤5mm,也可做为基础状态。
1.卵巢功能衰竭
基础FSH﹥40IU/L、LH升高或﹥40IU/L,为高促性腺激素(Gn)闭经,即卵巢功能衰竭;如发生于40岁以前,称为卵巢早衰(POF)。
2.基础FSH和LH均﹤5IU/L 为低 Gn 闭经
提示下丘脑或垂体功能减退
(1)下丘脑-垂体功能低下;
(2)用GnRH-a垂体抑制性药物注射后;
(3)妊娠期、哺乳期、雌孕激素(避孕药)治疗期间。而二者的区别需借助促性腺激素释放激素(GnRH)试验。
3.卵巢储备功能不良(DOR)
基础FSH/LH﹥2-3.6提示DOR(FSH可以在正常范围),是卵巢功能不良的早期表现。
4.基础FSH﹥12IU/L,下周期复查,连续﹥12IU/L提示DOR。
5.多囊卵巢综合征(PCOS)
基础LH/FSH﹥2-3,可作为诊断PCOS的主要指标(基础LH水平﹥10IU/L即为升高,或LH维持正常水平,而基础FSH相对低水平,就形成了LH与FSH比值升高)。
6.检查2次基础FSH>20IU/L
可认为是卵巢早衰隐匿期,提示1年后可能闭经。
雌二醇:由卵巢的卵泡分泌,主要功能是促使子宫内膜增殖,促进女性生理活动。
1、基础雌二醇E2>165.2-293.6pmol/L(45-80pg/mL)
无论年龄与FSH如何,均提示生育力下降。基础E2≥367pmol/L(100pg/mL)时,卵巢反应更差,即使FSH﹤15IU/L,也基本无妊娠可能。
2、基础雌二醇E2水平<73.2 pmol/L,提示卵巢早衰(POF)。
3、监测卵泡成熟和卵巢过度刺激综合征(OHSS)的指标
(1)促卵泡排出:促超排卵治疗时,当卵泡≥18mm,血E2达1100pmol/L (300pg/mL)时,停用 HMG,当日或于末次注射HMG后24-36小时注射HCG10000IU。
(2)E2﹤3670pmol/L(1000pg/mL),一般不会发生 OHSS。
(3)E2﹥9175pmol/L(2500pg/mL),为发生OHSS的高危因素,及时停用或减少HMG用量,并禁用 HCG 支持黄体功能,可避免或减少OHSS的发生。
(4)E2﹥14800pmol/L(4000pg/mL) 时,近100% 发生OHSS,并可迅速发展为重度OHSS。
4.诊断有无排卵
无排卵时激素无周期性变化,常见于无排卵性功能失调性子宫出血、多囊卵巢综合征、某些绝经后出血。
5.诊断女性性早熟
临床多以 8 岁之前出现第二性征发育诊断性早熟,血 E2水平升高>275pmol/L 为诊断性早熟的激素指标之一。

催乳素是由垂体前叶的泌乳滋养细胞分泌的蛋白质激素。在非哺乳期,血PRL正常值为女性:5.18-26.53ng/ml。
PRL水平随月经周期波动较小,但具有与睡眠相关的节律性,入睡短期内分泌增加,醒后PRL下降,下午较上午升高,餐后较餐前升高。
因此,根据这种节律分泌特点,大约上午9-10点是其分泌的低谷,应在此时空腹抽血。PRL的分泌受多种因素的影响,例如饱食、寒冷、性交、情绪波动、刺激乳房等均会导致PRL升高。
故一次检测值偏高不足以诊断为高催乳素血症,需排除以上影响因素后重复测1-2次,连续两次高于正常范围方可诊断。
PRL≥25ng/ml或高于实验室设的正常值为高催乳素血征,但须需排除怀孕、药物及甲状腺机能减退的影响。PRL﹥50ng/ml者,约20%有垂体泌乳素瘤;PRL﹥100ng/ml者,约50%有泌乳素瘤,可行垂体CT或磁共振检查;PRL降低见于席汉综合征、使用抗PRL药物。
过高的催乳素可抑制FSH及LH的分泌,间接抑制卵巢功能,影响排卵。存在闭经、月经不调、不孕时的高泌乳素血症方需治疗。
PRL水平升高还见于性早熟、原发性甲状腺功能减低、卵巢早衰、黄体功能欠佳、长期哺乳、神经精神刺激(如氯丙嗪、避孕药、大量雌激素、利血平等)。
10%-15%多囊卵巢综合征患者表现为轻度的高泌乳素血症,其可能为雌激素持续刺激所致。
PRL降低:垂体功能减退、单纯性催乳素分娩缺乏,使用抗PRL药物如溴隐亭、左旋多巴、VitB6等。
雄激素由卵巢及肾上腺皮质分泌。雄激素分为睾酮和雄烯二酮。
绝经前,血清睾酮是卵巢雄激素来源的主要标志,绝经后肾上腺皮质是产生雄激素的主要部位。
99%以上的睾酮T在血循环中与肝脏分泌的性激素结合球蛋白(SHBG)结合,呈无活性状态。
只有1%的游离T有生物活性。在胰岛素抵抗的代谢紊乱者,SHBG水平下降,游离T升高,在总T并不升高的情况下,出现高雄激素血症的表现。
1.卵巢男性化肿瘤
女性短期内出现进行性加重的雄激素过多症状及血清雄激素升高往往提示卵巢男性化肿瘤。
2.多囊卵巢综合征
睾酮水平通常不超过正常范围上限2倍,雄烯二酮常升高,脱氢表雄酮正常或轻度升高。
若治疗前雄激素水平升高,治疗后应下降,故血清雄激素水平可作为评价疗效指标之一。
多囊卵巢综合征患者,血T值呈轻度到中度升高,这既是长期不排卵的结果,又是进一步影响排卵的原因。
3.肾上腺皮质增生肿瘤
血清雄激素异常升高,睾酮水平升高超过正常值上界2倍以上者,应首先排除卵巢或肾上腺有分泌雄激素的肿瘤。
4.两性畸形
男性假两性畸形及真两性畸形,睾酮水平在男性正常值范围内;女性假两性畸形在女性正常值范围内。
5.女性多毛症
测血清睾酮水平正常时,多系毛囊对雄激素敏感所致。
6.应用雄激素制剂或具有雄激素作用的内分泌药物
如达那唑,用药期间需监测雄激素水平。
7.高催乳素血症
女性有雄激素过多症状和体征,但雄激素水平在正常范围者,应测定血清催乳素水平。
1.判断排卵
黄体中期(月经周期28日的妇女为月经第21日)P>15.9nmol/L 提示排卵。使用促排卵药物时,可用血孕酮水平观察促排卵效果。
2.诊断黄体功能不全(LPD)
黄体期血孕酮水平低于生理值,提示黄体功能不足、排卵型子宫功能失调性出血。
黄体功能不全又称黄体期缺陷(luteal phase defect,LPD)是指排卵后卵泡形成的黄体功能不全,分泌孕酮不足,或黄体过早退化,以致子宫内膜分泌反应性降低。
临床上以分泌期子宫内膜发育延迟,内膜发育与孕卵发育不同步为主要特征,与不孕或流产密切相关。
黄体中期P水平的测定超声、BBT和尿LH水平等监测排卵后5、7、9天的血清孕酮平均值<15μg/L为黄体功能不全的标准。
月经前5-9天行血孕酮水平检查>5.0ng/ml(15.6nmol/ml)确定为有排卵周期。
月经来潮4-5日血孕酮值仍高于生理水平,提示黄体萎缩不全。
3.判断体外受精-胚胎移植(IVF-ET)预后
排卵前P水平可以估计IVF-ET预后。肌注hCG日P≥3.18nmol/L(1.0ng/mL) 应视为升高,种植率及临床妊娠率均下降,P﹥4.77nmol/L(1.5ng/mL)提示过早黄素化。
在 IVF-ET 长方案促排卵中,肌注 HCG 日即使并无 LH 浓度的升高,若 P(ng/mL)×1000/E2(pg/mL)>1,提示卵泡过早黄素化,且该类患者临床妊娠率明显降低。过早黄素化也是 DOR 的表现。
4.鉴别异位妊娠
异位妊娠血P水平偏低,多数患者血P﹤47.7nmol/L(15ng/mL)。仅有1.5%的患者≥79.5nmol/L(25ng/mL)。
正常宫内妊娠者的P 90%﹥78nmol/L。血P水平在宫内与宫外孕的鉴别诊断中,可以作为参考依据。
5.辅助诊断先兆流产
孕12周内,孕酮水平低,早期流产风险高。先兆流产时,孕酮值若有下降趋势有可能流产。
6.观察胎盘功能
妊娠期胎盘功能减退时,血中孕酮水平下降。单次血清孕酮水平P≤15.6nmol/L(5ng/mL),提示为死胎。
除上述经典的性激素六项之外,血清抗苗勒管激素AMH是近年来认为评价卵巢衰老的较佳的内分泌学指标。
AMH水平与获卵数及卵巢反应性呈正相关,可以作为预测卵巢储备功能及促排卵过程中卵巢反应性的血清学标记物。
AMH抗苗勒管激素又称为苗勒管抑制物质MIS,不受下丘脑-垂体-卵巢轴的调控,在月经周期中无周期性变化,水平恒定,可在月经周期中任一天抽血检测(0.5-1.1ng/ml)。
AMH由卵巢早期生长卵泡的颗粒细胞分泌,随着年龄增长,即使FSH、InhB和窦状卵泡数无变化的正常排卵妇女,AMH水平下降也较明显,而FSH、雌二醇和InhB在卵巢衰老末期才有变化。
AMH可较FSH、雌二醇、LH、InhB等更早地反映原始卵泡池中的卵泡数量,更早期、准确地反映卵巢功能状态。
研究发现多囊卵巢综合征PCOS患者血清和卵泡液AMH水平升高,高水平AMH可能造成了PCOS卵泡生长和排卵异常。
卵巢储备功能正常者1.0-1.4mg/L<抗苗勒管激素(AMH)<3.5-4.0mg/L。
对于妇科和生殖专科医生来说,掌握性激素在正常月经周期的分泌规律,时间节律特征,才能更好地解读性激素检查报告。生殖内分泌疾病的诊断须参考几项激素水平,并结合病史和辅助检查综合分析。
原则上除了疑似卵巢功能减退外,对于大多不孕者来说无需反复检测血清激素水平,在用药前的那次基础检测最为重要。
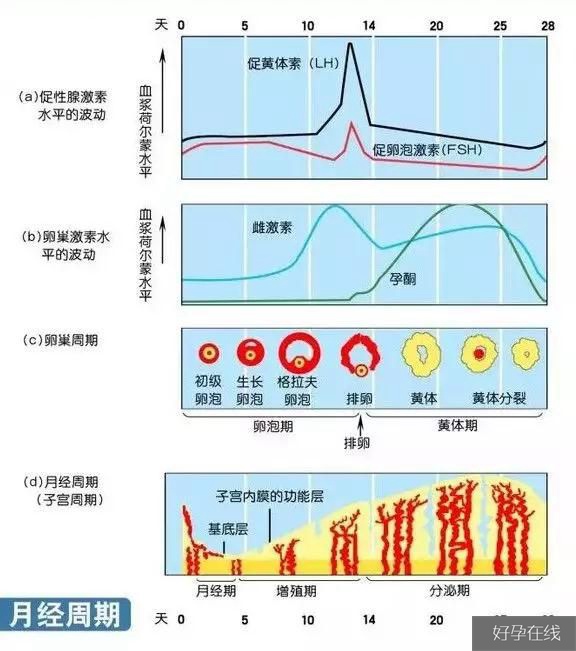
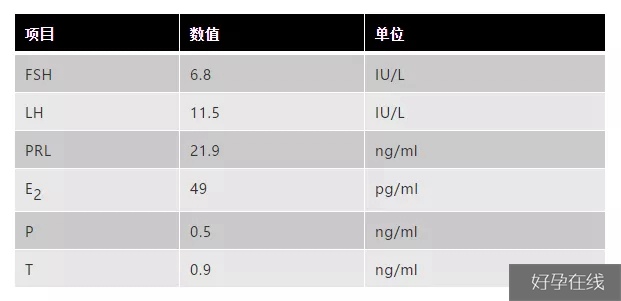
性激素六项是试管婴儿必查项目,FSH、LH、E2、PRL、T、P不同指标对试管婴儿结局影响不同,部分指标亦可侧面反映卵泡质量,有些指标则是进周促排效果的晴雨表,也能从这些值初步评估卵巢储备功能等。
| 华北 | 北京 | 天津 | 山西 | 河北 | 内蒙古 | |||||||
| 华南 | 河南 | 湖北 | 湖南 | 广东 | 广西 | 海南 | ||||||
| 华东 | 上海 | 江苏 | 浙江 | 安徽 | 福建 | 江西 | 山东 | |||||
| 西南 | 重庆 | 四川 | 贵州 | 云南 | 西藏 | |||||||
| 西北 | 陕西 | 甘肃 | 青海 | 宁夏 | 新疆 | |||||||
| 东北 | 辽宁 | 吉林 | 黑龙江 | |||||||||
| 港澳台 | 台湾 | 香港 | 澳门 | |||||||||
2023-07-19
2023-07-19
2023-07-19
2023-07-19
2023-07-19
2023-07-19
2023-07-19
2023-07-19
2023-07-19
2023-07-19

